脊柱管狭窄症とは
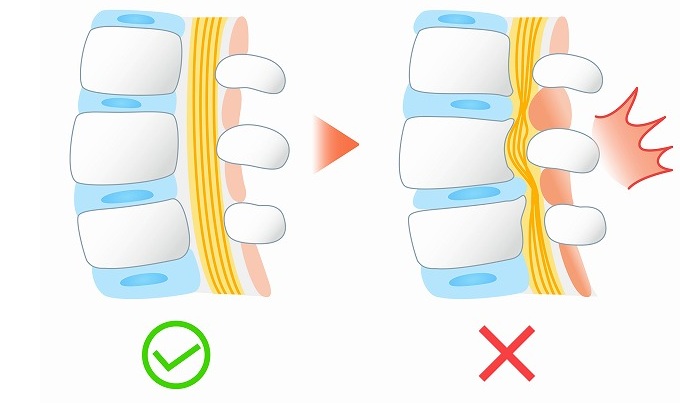 脊柱管狭窄症(せきちゅうかんきょうさくしょう)とは、背骨の中にある神経の通り道「脊柱管」が何らかの原因で狭くなり、神経や血管が圧迫されて痛みやしびれを引き起こす疾患です。
脊柱管狭窄症(せきちゅうかんきょうさくしょう)とは、背骨の中にある神経の通り道「脊柱管」が何らかの原因で狭くなり、神経や血管が圧迫されて痛みやしびれを引き起こす疾患です。
脊柱管の内部には脳から続く「脊髄」や「神経根」が通っており、脳から全身への信号を伝える大切な役割を担っています。
その通り道が加齢や姿勢の影響などで狭まると、神経が圧迫されてさまざまな症状が現れるのです。
脊柱管狭窄症は、特に中高年以降の方に多く発症します。
長年の姿勢や加齢による変化が積み重なり、骨や靭帯が厚くなったり、椎間板が突出したりして神経のスペースが狭くなります。
「腰が痛い」「足がしびれる」「長く歩けない」などの症状が徐々に進行するのが特徴で、放置すると歩行障害や排尿障害に発展することもあります。
最も多いのは腰の神経が圧迫される「腰部脊柱管狭窄症」で、次いで首の神経が圧迫される「頸椎(けいつい)脊柱管狭窄症」があります。
どちらも早期発見と生活改善で進行を防ぐことができます。
脊柱管狭窄症の症状
脊柱管狭窄症の代表的な症状は、腰から足にかけての痛み・しびれ・脱力感です。
特徴的なのは、「歩くと痛みが出るが、少し休むと楽になる」という間欠性跛行(かんけつせいはこう)という症状です。
主な症状は次のとおりです。

- 腰やお尻の痛み・重だるさ
- 太ももからふくらはぎにかけてのしびれ・ピリピリ感
- 足が冷たく感じる、力が入りにくい
- 長く歩くと足が重くなるが、しゃがんで休むと回復する
- 立ち姿勢を続けると痛みが悪化し、前かがみで楽になる
- ひどくなると排尿・排便のコントロールが難しくなる
また、頸椎に狭窄が起こると、手のしびれや巧緻運動障害(細かい作業が難しくなる)が現れることもあります。
このように、狭窄の部位によって症状の出方が異なりますが、共通するのは「神経の圧迫により、体の末端までの信号が届きにくくなる」という点です。
初期のうちは「年のせい」と思われることもありますが、放置すると進行して歩行困難になることがあるため、早めの受診が大切です。
脊柱管狭窄症の原因
脊柱管が狭くなる主な原因は、加齢による背骨や靭帯の変化です。
加齢とともに、椎間板が潰れて厚みを失い、背骨同士の間が狭まって神経を圧迫します。
また、骨が変形して「骨棘(こつきょく)」と呼ばれる突起ができたり、黄色靭帯が肥厚したりすることで、さらに通り道が狭まります。
加齢以外の要因としては、次のようなものがあります。
- 長年の不良姿勢(猫背・反り腰など)
- すべり症や分離症など、骨のずれによる圧迫
- 椎間板ヘルニアや外傷による変形
- 先天的に脊柱管が狭い体質
- 肥満や運動不足による腰への慢性的負担
また、最近ではスマートフォンやパソコンを長時間使用することによる「姿勢性腰痛・ストレートバック」などが、若い世代での発症に関係しているケースも報告されています。
脊柱管狭窄症の検査・診断
診断ではまず、問診と身体診察で症状の部位や経過を確認します。
「どのくらい歩くと痛くなるか」「どの姿勢で楽になるか」といった情報から、狭窄の程度を推測します。
その後、以下の検査を行って診断を確定します。
X線(レントゲン)検査
骨の変形やすべり症の有無、姿勢のバランスを確認。
MRI検査
 神経や椎間板、靭帯の状態を詳細に観察し、圧迫部位を特定。
神経や椎間板、靭帯の状態を詳細に観察し、圧迫部位を特定。
CT検査
 骨棘の形成や椎間関節の異常をより正確に把握。
骨棘の形成や椎間関節の異常をより正確に把握。
神経学的検査
感覚・筋力・反射の異常を調べ、神経障害の範囲を評価。
MRIは診断の決め手となる検査で、どの神経がどの程度圧迫されているかを明確に示すことができます。
診断がついた後は、症状の進行度に応じて治療方針を決定します。
脊柱管狭窄症を悪化させないための対策
脊柱管狭窄症は、急激に悪化することは少ないものの、少しずつ進行していく慢性的な疾患です。
日常生活の中で「腰に負担をかけない」ことが、症状の進行を防ぐ最大のポイントです。
姿勢の改善
立つときは軽く膝を曲げ、骨盤を立てる意識を持つと腰の負担を減らせます。
デスクワークでは、椅子の高さやモニターの位置を調整し、背筋を伸ばした自然な姿勢を保ちましょう。
長時間同じ姿勢が続く場合は、1時間に1度は立ち上がってストレッチをすることが大切です。
筋肉を鍛える・柔軟性を保つ
腹筋や背筋、太ももの筋肉をバランスよく鍛えることで、腰椎の安定性が増し、神経の圧迫を防ぎやすくなります。
水中ウォーキングやストレッチなど、体に負担の少ない運動がおすすめです。
また、柔軟性を保つことで血流も良くなり、神経や筋肉の回復力が高まります。
体を冷やさない
冷えは血流を悪化させ、神経痛を強める原因となります。
入浴で体を温めたり、腰にカイロを当てたりして血行を促すことも症状緩和に有効です。
体重管理
体重の増加は腰への負担を大きくします。
栄養バランスの取れた食事と適度な運動で、適正体重を維持することが狭窄症の予防・改善につながります。
脊柱管狭窄症の治療・手術
治療法は、症状の重症度や日常生活への支障に応じて段階的に進めます。
基本的には保存療法(手術以外)を中心に行い、改善が見られない場合に手術療法を検討します。
保存療法
薬物療法
鎮痛薬、神経の興奮を抑える薬、血流改善薬などを使用。
理学療法(リハビリ)
筋力強化・姿勢改善・柔軟運動などを行い、神経の圧迫を軽減。
ブロック注射
痛みが強い場合に、炎症を抑える薬剤を神経の近くに注射します。
コルセット療法
一時的に腰を安定させるために装着することがあります。
保存療法だけで7〜8割の方が改善するとされており、根気よく続けることが重要です。
手術療法
手術は、歩行が困難・排尿障害がある・痛みが長期間続く場合に検討します。
代表的な手術法には以下があります。
除圧術(じょあつじゅつ)
神経を圧迫している骨や靭帯を削り、通り道を広げる方法。
固定術
骨のずれ(すべり症など)がある場合に、金属で骨を固定して安定させる手術。
内視鏡下除圧術
体への負担が少なく、回復が早い低侵襲手術。
手術後は、再発防止のためにリハビリや姿勢指導を継続し、筋肉バランスを整えることが大切です。
よくある質問(Q&A)
腰部脊柱管狭窄症は自然に治りますか?
加齢や姿勢の影響で起こる脊柱管狭窄症は、自然に元の状態に戻ることは難しいとされています。
ただし、軽症の場合は保存療法(薬・リハビリ・運動療法など)で症状が落ち着くケースもあります。
症状が軽いうちに適切な治療と生活習慣の見直しを行えば、手術をせずに日常生活を快適に過ごせるようになる方も多いです。
脊柱管狭窄症の人は歩いたほうがいいですか?
痛みが強いときは無理をせず休むことが大切ですが、可能な範囲でのウォーキングは血流を改善し、症状の緩和に役立ちます。
特に「前かがみで歩くと楽になる」という方は、ショッピングカートや杖を利用して姿勢を安定させながら歩くのがおすすめです。
ただし、痛みが増す場合や歩行距離が急に短くなった場合は、無理せず医師に相談してください。
脊柱管狭窄症はマッサージしてもいいですか?
一時的に筋肉の緊張を和らげる効果はありますが、強い刺激を与えるマッサージはかえって神経の圧迫を悪化させる可能性があります。
医師の許可を得たうえで、リハビリ専門スタッフや柔道整復師など、体の構造を理解している専門家による施術を受けるのが安心です。
家庭では、温めて血行を促す「温熱療法」などのほうが安全です。
手術をしても再発することはありますか?
手術で圧迫された神経を開放しても、加齢や姿勢の影響で別の部位が狭窄する可能性はあります。
ただし、術後にリハビリを継続し、体幹の筋肉を鍛えたり姿勢を整えたりすることで再発のリスクを下げることができます。
また、近年は体への負担が少ない内視鏡手術なども普及しており、回復後の生活の質(QOL)も向上しています。
脊柱管狭窄症と坐骨神経痛は違うのですか?
坐骨神経痛は「お尻から足にかけての痛みやしびれ」を指す症状名で、脊柱管狭窄症はその原因の一つです。
つまり、狭窄症によって坐骨神経が圧迫されると、坐骨神経痛として痛みやしびれが現れることがあります。
原因を特定して治療を行うことで、坐骨神経痛の改善にもつながります。
脊柱管狭窄症になったら運動は控えるべきですか?
痛みが強い時期は安静が必要ですが、全く動かないと筋力が落ちて症状が悪化しやすくなります。
医師の指導のもとで、ストレッチや体幹を支える筋肉(腹筋・背筋・お尻まわり)を中心に鍛える軽い運動を続けることが大切です。
特に水中ウォーキングや軽いスクワットは、腰への負担を少なくしながら効果的に筋力を維持できます。



















