三叉神経痛とは
 三叉神経痛とは、顔の感覚を司る神経(=三叉神経)が圧迫や損傷などによって刺激され、突然鋭い痛みが走る疾患です。
三叉神経痛とは、顔の感覚を司る神経(=三叉神経)が圧迫や損傷などによって刺激され、突然鋭い痛みが走る疾患です。
顔の片側に「電気が走るような」「針で突かれるような」強い痛みが数秒から数分間発作的に起こり、日常生活に大きな支障をきたします。
痛みは、顔を洗う・歯を磨く・話す・食べる・風にあたるなど、ごくわずかな刺激でも誘発されるのが特徴です。
痛みの強さは「この世で感じる最大の痛み」とも称され、英語圏では“the queen of pain(痛みの女王)”と呼ばれるほどです。
発作が起こるたびに強烈な痛みに襲われるため、かつて有効な治療法がなかった時代には、その苦しさから命を絶つ方もいたことから「自殺病」と呼ばれていた歴史もあります。
痛みがない期間も、患者様は常に「また痛くなるのではないか」という恐怖や緊張にさらされています。
この“痛みへの恐怖”が積み重なることで、食事を避けたり、洗顔や歯磨きといった日常の動作すらできなくなることもあります。
その結果、栄養状態の悪化や精神的な不安、不眠などの二次的な問題を引き起こすこともあります。
三叉神経痛は命に関わる疾患ではありませんが、生活の質(QOL)を著しく損なう疾患です。
しかし現在では、薬物療法・注射・放射線治療・外科手術など、症状に応じた有効な治療法が確立されています。
早期に専門医を受診し、適切な治療を行うことで、痛みをコントロールし、再び日常生活を取り戻すことが可能です。
三叉神経痛の原因
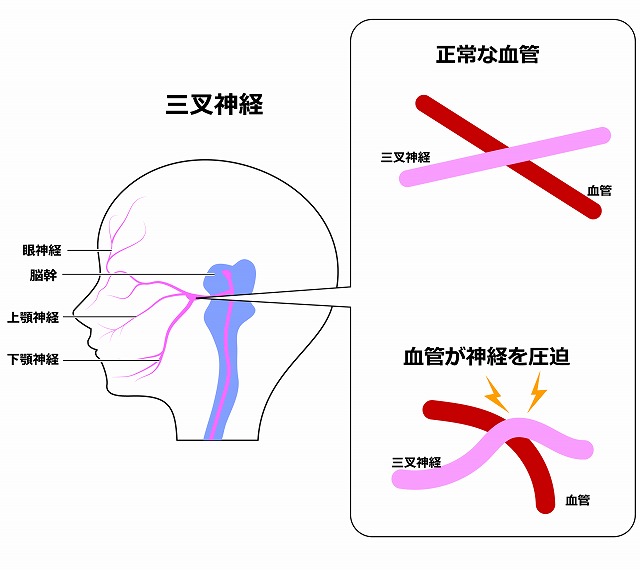 三叉神経痛の多くは、脳内の血管が神経を圧迫することで起こります。
三叉神経痛の多くは、脳内の血管が神経を圧迫することで起こります。
脳の奥で血管が神経に触れることで神経が過敏になり、わずかな刺激でも強い痛みが発生します。
このタイプは「典型的三叉神経痛」と呼ばれます。
主な原因には次のようなものがあります。
- 脳の動脈が蛇行し、三叉神経を圧迫している
- 動脈硬化などで血管が太くなり、神経に接触している
- 顔面の外傷や感染による神経の損傷
- 脳腫瘍、脳動脈瘤、もやもや病などの血管疾患
- 多発性硬化症(神経の髄鞘が障害される疾患)
まれに、原因不明の「特発性三叉神経痛」や、帯状疱疹後の神経障害による二次性の痛みもみられます。
三叉神経痛の症状
典型的な症状は、顔の片側に走る激しい痛みです。
痛みの範囲は三叉神経の枝によって異なります。
第一枝(眼神経)
額や目の周囲に痛みが出る
第二枝(上顎神経)
頬や上唇、鼻の横が痛む
第三枝(下顎神経)
下あごや下唇、歯のあたりが痛む
痛みの特徴は以下の通りです。
- 数秒〜1分ほどの短い発作を繰り返す
- 電気が走るような鋭い痛み
- 顔を洗う・歯を磨く・冷たい風が当たるなどで誘発される
- 寝ている間は痛まないことが多い
- 痛みが出る部分を避けるように動作するため、顔をこわばらせたり、食事を控えたりする方もいます
症状が進行すると、痛みが頻繁に起こるようになり、会話や食事が難しくなることもあります。
また、長期間放置すると神経が慢性的に興奮し、痛みが持続するタイプ(非典型的三叉神経痛)に移行することもあります。
三叉神経痛の検査・診断
診断の第一歩は、症状の特徴を詳しく確認する問診です。
痛みの部位・性質・発作の持続時間・誘発要因などを丁寧に聞き取り、三叉神経痛の典型的な特徴に当てはまるかを確認します。
続いて、MRI検査やMRA検査(脳血管撮影)によって、

- 神経を圧迫している血管の有無
- 脳腫瘍や血管奇形などの構造的異常の有無
を確認します。
また、多発性硬化症や帯状疱疹後神経痛など、別の疾患が関与していないかを鑑別するための検査も行われます。
痛み止めが効かない場合や症状が両側にある場合は、より精密な神経学的評価が必要です。
三叉神経痛の治療法
治療は、痛みの程度や原因、年齢、全身状態に応じて選択されます。
薬物療法
最も一般的な治療法で、神経の興奮を抑える薬(カルバマゼピンなど)を使用します。
この薬は神経の電気的な過剰反応を抑え、発作の頻度を減らす効果があります。
他にもガバペンチンやプレガバリンなど、神経痛をやわらげる薬が用いられることもあります。
ただし、副作用として眠気やふらつき、肝機能障害などが出ることがあるため、定期的な血液検査が必要です。
ブロック療法
薬の効果が不十分な場合や一時的に痛みを抑えたいときに行います。
三叉神経やその枝に局所麻酔薬を注射し、痛みの伝達を遮断します。
効果は一時的ですが、痛みの悪循環を断つ目的で有効です。
放射線治療(ガンマナイフ)
頭を開けずに行う定位放射線治療で、痛みの伝達を担う神経の一部に精密な放射線を照射します。
入院を要さず、体への負担が少ないのが利点です。
数週間〜数か月かけて徐々に効果が現れます。
外科的治療(微小血管減圧術:MVD)
根本的な治療を目指す場合に選択されます。
神経を圧迫している血管を顕微鏡下で確認し、血管と神経の間にテフロンなどのクッションを挟んで圧迫を解除する手術です。
原因が明確に確認できる場合には、長期的な再発防止が期待できる治療法です。
ただし、全身麻酔が必要なため、年齢や体調を考慮して慎重に判断します。
生活上の工夫
治療と並行して、痛みを誘発しやすい動作を避けることも重要です。
- 強い風を顔に当てない
- 冷たい水での洗顔を避ける
- 柔らかい食事を心がける
- ストレスや睡眠不足を防ぐ
また、定期的な診察と薬の調整によって症状を安定させることができます。
よくある質問(Q&A)
三叉神経痛は歯の痛みとどう違うのですか?
三叉神経痛は歯や歯茎に問題がなくても痛みを感じるのが特徴です。
歯科で治療しても痛みが改善しない場合や、複数の歯が同時に痛むように感じる場合は、神経性の痛みの可能性があります。
また、痛みが一瞬で強く走る点や、同じ場所を触ると再び発作が起こる点も、歯の痛みとは異なります。
歯科で異常が見つからないときは、脳神経外科または神経内科を受診しましょう。
ストレスや疲れが三叉神経痛に関係ありますか?
ストレスや睡眠不足そのものが直接の原因になるわけではありませんが、神経の興奮を高め、痛みを誘発・悪化させる要因になります。
緊張が続くと顔や首の筋肉がこり、神経を圧迫しやすくなることもあります。
症状が落ち着いている時期でも、十分な休養・ストレスケア・規則正しい生活が再発予防に役立ちます。
三叉神経痛は自然に治りますか?
軽度の場合、一時的に痛みが軽減することはありますが、自然に完全に治ることはほとんどありません。
神経を圧迫している血管の位置や形は自然には変わらないため、薬で症状を抑えても再発することがあります。
原因が明らかであれば、根本的に治すためには血管と神経の圧迫を解除する治療(微小血管減圧術など)が必要です。
三叉神経痛の発作中はどうすればいいですか?
発作が起きたときは、できるだけ顔を動かさず、刺激を避けることが大切です。
冷風や会話、食事なども痛みを誘発するため、痛みが治まるまで安静にしましょう。
医師から処方された薬を定期的に服用することで発作の頻度を減らせます。
痛み止めを自己判断で増量したり中止したりせず、必ず医師の指示に従うようにしてください。
三叉神経痛は再発しますか?
薬で症状をコントロールしている場合は、治療を中断すると再発することがあります。
また、血管と神経の圧迫が残っている場合には、発作が数年後に再び起こることもあります。
一方、微小血管減圧術(MVD)による外科治療を受けた方では、再発率は10%以下とされています。
定期的なフォローアップを続けることで、再発リスクを早期に見つけ対応できます。
三叉神経痛はどんな人がなりやすいですか?
一般的には40〜70代の女性に多くみられます。
加齢に伴い血管が硬くなったり蛇行したりすることで、神経を圧迫しやすくなるためです。
高血圧や糖尿病、動脈硬化などの生活習慣病がある方はリスクが上がります。
また、顔面神経麻痺や帯状疱疹を経験した後に発症するケースもあります。



















